肝臓内科と聞いて、「珍しい科だな」と思われた方も多いと思います。
一般的には「消化器内科」という、お腹にある臓器(胃腸、肝臓、膵臓、胆嚢など)を診療する科に含まれています。
しかし、消化器内科で扱う臓器は非常に多いため、医師それぞれの専門性に応じて、胃腸専門の先生、肝臓専門の先生などに分かれて診療することが一般的です。
最近では患者様にわかりやすいように、消化器内科と肝臓内科を分けて標榜している病院も増えてきました。
私は消化器内科専門医であると同時に、肝臓専門医として長年にわたり多くの患者様を診療してまいりました。
これまでに培った経験と知識を基に、当院では肝臓病の早期発見と適切な治療に努めております。
肝臓病は自覚症状が出にくいため放置され、手遅れになることが多い病気です。
皆様にもっと肝臓について知っていただけるように尽力してまいります。
*当院は「東京都肝臓専門医療機関」に認定されています。
そもそも「肝臓」はどんな働きをしているのでしょうか?
この問いに答えられる方は少ないと思います。
実は皆様の想像以上に多くの働きをしてくれています。
肝臓は右上腹部に位置し、1~1.5kgと人体では最大かつ最重量の臓器です。
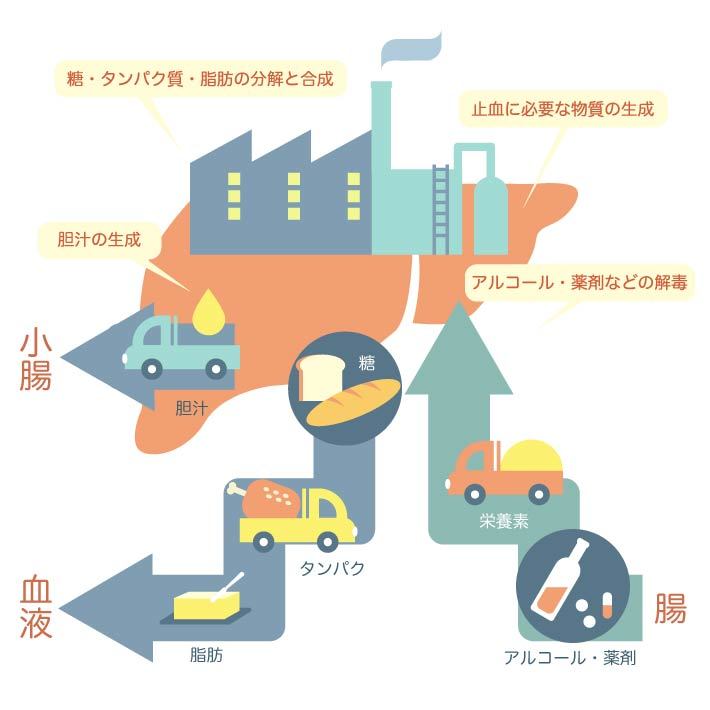
栄養素を体内に利用できる形へ変換したり、エネルギーの貯蔵やアルコール・薬剤の解毒、胆汁の分泌、免疫の調整にあたるなど、私たちが生きて行くために欠かせない働きをしています。肝臓では数1000の酵素を使って、500以上もの化学反応を同時に起こしています。
人工的に人間の肝臓と同じ働きをする化学工場を作ることは不可能と言われており、もし似たような工場を作るとしたら、東京23区ほどの膨大な面積が必要になるとされています。
①物質の代謝
肝臓には、消化管で消化・吸収された食べ物が運ばれ、取り込んだ栄養素を代謝(分解や再合成)しています。代謝された栄養素は血液中に放出されたり、肝臓に蓄えられたりします。ですから、糖尿病や脂質異常症などの代謝疾患を治療するには、肝臓の働きをしっかり理解していることが必要不可欠になります。
肝臓では血液中の余分な糖をグリコーゲンとして蓄え、必要なときにグルコースとして放出し、一日の血糖値が上下しすぎないように調整しています。また、体内のコレステロールの70%は肝臓で作られ、高コレステロール血症の薬は肝臓をターゲットにしています。そのほか、体の中で重要な働きをするタンパク質のアルブミンや出血を止める凝固因子も肝臓で作られ、血液中に放出されています。
②解毒
肝臓は、私たちが摂取したアルコール、薬剤、代謝の際に生じた体に有害な物質を、毒性の低い物質に変え、尿や胆汁中に排泄するという解毒作用を持っています。また、タンパク質やアミノ酸を分解する過程で生じる有害物質のアンモニアも、肝臓で尿素に変えられ、尿中に排出されます。
③胆汁の生成
肝臓は脂肪の消化・吸収を助ける働きのある胆汁も生成しています。肝臓で生成された胆汁は、胆管に分泌され、胆嚢にたまって濃縮されて、十二指腸で膵液とともに脂肪の分解を助けています。
肝臓が悪くなると、どんな症状が出るの?
急性肝炎(一過性の強い肝障害)では、皮膚や目が黄色くなる(黄疸)、尿の色が濃くなる、だるい、食欲がない、吐き気がする、などの症状がありますが、慢性肝炎(長い期間ジワジワと続く肝障害)では基本的に症状はありません。進行した肝硬変の場合は、だるい、食欲がない、むくむ、腹が張る、皮膚や目が黄色くなる(黄疸)、などの症状がみられます。
しかし、実際にはかなり進行しないと、これらの症状は出ません。「沈黙の臓器」と呼ばれる肝臓は、とても我慢強く黙々と仕事をこなします。また再生能力も高く、7~8割が失われても1年程で元の大きさに戻るというタフな面も持ち合わせています。それだけに負担がかかり続けていても自覚症状が現れにくく、気がついた時には病状が悪化していることも少なくありません。病院に来られる方のほとんどは、症状がなく、たまたま血液検査で異常を指摘された方です。肝臓の怖いところは自覚症状が出づらいところです。
下記に代表的肝臓病をまとめました。他にもたくさんの肝臓病がありますが、ここでは省略させていただきます。病気の理解や早期発見の一助になれば幸いです。
脂肪肝、MASLD/MASH(旧 NAFLD/NASH)
「脂肪肝」とは文字通り、肝臓に脂肪がたまっていることをいい、この脂肪は、肝臓の周りについているのではなく、肝臓の細胞一つ一つの中にたまっています。脂肪肝があるかどうかは、簡単に腹部超音波検査などで診断できます。
脂肪肝にはさまざまな原因がありますが、まずはお酒です。お酒を飲み過ぎると脂肪肝になることがわかっています。
そして最近ではお酒をあまり飲まない方の脂肪肝が増えています。これを、少し難しい言い方になりますが、MASLD/MASH(マッスルディー/マッシュ)と言い、2023年までは「非アルコール性脂肪性肝疾患(NAFLD/NASH:ナッフルディー/ナッシュ)」と呼ばれていました。日本における一般成人健康診断では男性で40%、女性で20%の人にMASLDをみとめると報告されています。
長い間、脂肪肝はそれほど怖いものではないと考えられてきましたが、近年の研究により、全く違うことが分かってきました。実は、MASLDの10~20%の人は徐々に悪化して、肝硬変に進行したり、なかには肝がんを発症したりするのです。
現時点でMASLDに有効な薬剤があまりないため、当院では、積極的に生活習慣の指導を行い、自分の力で脂肪肝を治療できるように協力していきたいと思います。自分ひとりではなかなか減量したり、食事を節制することは難しいので、定期的に食事運動療法の見直しや、血液検査や超音波検査を行うことで、その成果を励みにしながら一緒に頑張りましょう。
アルコール性肝疾患
アルコール性肝障害とは、長期にわたる過剰の飲酒が原因と考えられる病気で、以下の条件を満たすものを指します。過剰の飲酒とは、1日に純エタノールに換算して60g以上の飲酒をいいます。
*適度な飲酒は1日平均20g程度
| 種類 |
量 |
アルコール度数 |
アルコール換算量 |
| ビール(中瓶1本) |
500ml |
5% |
20g |
| 日本酒 |
1合 180ml |
15% |
22g |
| 焼酎 |
1合 180ml |
35% |
50g |
| ワイン(1杯) |
120ml |
12% |
12g |
| ウイスキー |
ダブル 60ml |
43% |
20g |
| ブランデー |
ダブル 60ml |
43% |
20g |
肝臓への脂肪蓄積はアルコールに対する初めの変化です。常習飲酒家の90%に脂肪肝を認めます。飲酒の継続により、そのうち10~20%がアルコール性肝炎へ進展します。
重症型アルコール性肝炎になると、禁酒しても多くは1ヶ月以内に亡くなると言われています。そうなる前に、ご本人、ご家族で少しでも悩んでいる方は、まずはご相談ください。
C型肝炎
C型肝炎はC型肝炎ウイルス(HCV)が肝臓に感染しておこる病気です。肝臓がんの原因疾患の第1位であり、無治療だと慢性肝炎から肝硬変、肝臓がんへと確実に進行していきます。
近年、C型肝炎の治療は劇的に進歩しました。私が医者になった頃には副作用の大変多いインターフェロンの注射を1年以上続けて、半分の方に効果があるかないかという段階でした。今は副作用もほとんどない飲み薬を2ヶ月服用するだけで完治が見込めるようになりました。現在、C型肝炎に罹患されている方は、抗ウイルス治療ができる可能性がありますので、まずは当院へご相談ください。
では、どのようにHCVが感染するかというと、垂直感染(母子感染)と水平感染(成人感染)に分けられます。
垂直感染
母親がHCVに感染していると、出産のときに産道で血液を介して赤ちゃんに感染することがあります。それを母子感染といい、その可能性は5%前後といわれています。
B型肝炎と比べると、C型肝炎では母子感染は多くありません。
水平感染
C型肝炎ウイルス(HCV)は血液を介して感染します。現在感染している方のほとんどは、過去の輸血や注射が原因です。かつてはHCVに汚染されていた血液製剤による感染もありました。
現在は、輸血や血液製剤にウイルスが混入した血液を使用しないことになっているため、これらが原因で感染することはほとんどありません。
また、医療現場での注射針の使い回しも行われることはなく、最近ではピアスの穴あけや医療現場での針刺し事故などによる感染がみられます。HCVはB型肝炎ウイルスより感染力は弱く、性交渉や体液で感染することはほとんどありません。
<治療>
前述のように飲み薬だけの治療でC型肝炎を治癒させることができる画期的な薬が開発されました。直接作用型抗ウイルス薬(Direct Acting Antivirals:DAA)とよばれるもので、C型肝炎のウイルスに直接作用して退治します。患者様に対する負担は少なく副作用はほとんどありません。過去にインターフェロンの治療がうまく行かなかった方や、年齢や副作用の問題で治療を諦めていた方にも使用できます。治療に具体的な年齢制限はありませんので、条件さえクリアできれば、80歳以上の高齢者の方にも使用することができます。
ウイルス治療成功後の注意点として、決して忘れてはいけないことは、ウイルスがいなくなっても一度ダメージを受けた肝臓は、正常の肝臓より発がん率が高いということです。油断せずに治療後も定期検査を行うことがとても大事です。特に高齢かつ進行した肝炎・肝硬変の方は引き続き厳重な注意が必要です。
B型肝炎
B型肝炎はB型肝炎ウイルス(HBV)が血液・体液を介して肝臓に感染して起きる病気です。HBVは感染した時期や感染したときの健康状態によって、一過性の感染に終わるもの(一過性感染)とほぼ生涯にわたり感染が継続するもの(持続感染)とに別れます。持続感染になりやすいのは、出産時あるいは3歳未満の乳幼児期の感染です。持続感染している方(HBVキャリア)が、慢性的な肝機能障害を起こしている状態を「慢性B型肝炎」といいます。これを放置すると、病気が進行して、肝硬変、肝がんへ進展する場合があるので、注意が必要です。
まずHBVの感染経路は垂直感染と水平感染に分けられます。
垂直感染(乳幼児感染)
- 出生時の母子感染
- 母親が妊娠中に子宮内、産道で感染
水平感染(成人感染)
- 性交渉
- 静注用麻薬の乱用
- 刺青
- ピアスの穴あけ
- 不衛生な器具による医療行為
- 出血を伴うような民間療法
- その他
母子間の垂直感染は、「HBV母子感染予防対策事業」が大きな成果をあげています。また2016年からは「B型肝炎ワクチンが定期接種化」され、将来の水平感染を予防する試みも行われています。一方で、成人の性交渉によるHBV感染は減っていません。成人の感染は通常、一過性の感染(急性肝炎)を起こし、治癒することが多いのですが、最近では慢性化しやすいタイプのHBVが日本で増えています。
治療については、C型肝炎のように根治が期待できる薬はまだありません。B型肝炎の治療は、病態によってウイルスの増殖を抑える薬(核酸アナログ製剤)やインターフェロンなどの治療を使い分けます。治療の必要がない肝機能が正常な持続感染者(HBVキャリア)の方もいつの間にか慢性化していたり発癌していたりすることもあるため、必ず半年ごとの定期検査が必要です。
つまり、B型肝炎に感染している方で全く病院に通わなくてもいい方は一人もいません。通院は面倒くさいと思いますが、肝臓は自覚症状が出にくい臓器です。油断禁物、しっかりと見ていきましょう。


